Evaluación de sedación y analgesia
El manejo de la sedación y analgesia en la (UCI) requiere de la evaluación y monitorización de parámetros para detectar y cuantificar dolor, agitación y calidad de sedación. El uso rutinario de escalas subjetivas de dolor, agitación y sedación promueve manejo más efectivo, incluyendo valoración de medicamentos específicos para estos fines.
La evaluación de la analgesia dependerá principalmente del estado de conciencia del paciente.
– Para pacientes que se puedan comunicar: las escalas verbales, visuales y numéricas (del 0 al 10), son la herramienta más útil para la evaluación del dolor.
– Paciente que no se puede comunicar: la valoración del dolor se basa en la observación subjetiva de comportamientos (los movimientos del paciente, expresión facial, posturas que adopta) e indicadores fisiológicos de dolor (frecuencia cardíaca, presión arterial y frecuencia respiratoria).
Las escalas usadas en adultos en la UCI, son: COMFORT, FLACC (Face, Legs, Activity, Cry) y Consolability Observational Tool Scale, que fueron originalmente desarrolladas y validadas en población pediátrica (13).
Otra escala utilizada es la Behavior Pain Scale (BPS), que es la suma de la puntuación de tres parámetros: expresión facial, movimientos de las extremidades superiores y adaptación a la ventilación mecánica (13), (tabla 2). Young y colaboradores (14) llevaron a cabo estudios de validación y confiabilidad de la BPS en pacientes críticamente enfermos. Una incremento significativo de la puntuación (P < 0.003) se encontró posterior a procedimientos dolorosos.
Tabla 2. Escala de comportamiento al dolor (BPS) |
Parámetro |
Descripción |
Puntuación |
Expresión facial
Extremidades superiores
Acoplamiento con la ventilación |
Relajado
Parcialmente expresivo (por ejemplo, bajar la frente)
Completamente (por ejemplo, cerrando los párpados)
Hace muecas
No moviliza
Parcialmente torcido
Completamente doblado con flexión de los dedos
Permanentemente retraído
Tolerante al movimiento
Tose con tolerancia al ventilador la mayoría del tiempo
Lucha contra el ventilador
Incapaz para controlar la ventilación |
1
2
3
4
1
2
3
4
1
2
3
4 |
La puntuación de cada uno de los tres parámetros es sumado, con un total de 3 a 12 (6) |
Escalas de sedación
Tanto la sobresedación como la infrasedación sonperjudiciales para el paciente, por lo que es necesariauna evaluación de la sedación en pacientes críticos.
Normalmente es la sobresedación la que suele pasar desapercibida, ya que el paciente puede parecer confortable y los efectos pueden ser sutiles.
a) Métodos subjetivos: hay varias escalas de evaluación de la sedación para pacientes de unidades de cuidados críticos.
– Riker Sedation-Agitation Scale (SAS): basada en el comportamiento del paciente. Es una escala validada para pacientes críticos.
– Motor Activity Assessment Scale (MAAS): adaptación de la anterior, se basa en el comportamiento del paciente en respuesta a la estimulación. Validada.
– Vancouver Interaction and Calmness Scale (VICS): se basa en la capacidad del paciente parainteraccionar y comunicarse y en el grado de actividadque presenta. Está validada, pero hacen falta más estudiospara saber cuál sería el rango de puntuación óptimade sedación.
– Richmond Agitation-Sedation Scale (RASS): consiste en cuatro niveles de ansiedad o agitación, uno de estado de calma y alerta, y cinco niveles de sedación. Se basa en la observación e interacción con el paciente. Escala validada para pacientes adultos de UCI (Tabla 3).
Tabla 3 RICHMON AGITATION-SEDATION SCALE (RASS)
Adaptado de Sessler et al |
Puntuación |
Término |
Descripción |
+4 |
Combativo |
Combativo o violento, peligro inmediato para el personal |
+3 |
Muy agitado |
Estira o mueve tubo(s) o catéter(es) o comportamiento agresivo con el personal |
+2 |
Agitado |
Movimientos frecuentes sin propósito o asincronía paciente-respirador |
+1 |
Sin calma |
Ansioso o aprensivo pero movimientos no agresivos o violentos |
0 |
Alerta y calmado |
|
-1 |
Somnoliento |
No completamente alerta pero despertar sostenido (más de 10 segundos), contacto visual a la voz |
-2 |
Sedación ligera |
Se despierta brevemente (menos de 10 segundos), con contacto visual a la voz |
-3 |
Sedación moderada |
Algún movimiento (pero no contacto visual) a la voz |
-4 |
Sedación profunda |
Sin respuesta a la voz, pero algún movimiento a la estimulación física |
-5 |
No despertable |
Sin respuesta a la voz o la estimulación física |
Se observa si el paciente esta alerta y calmado (puntuación 0). Si esta agitado o inquieto, puntuación +1 a +4 según los criterios señalados.
Si el paciente no esta alerta, en voz audible decir su nombre y ordenar que abra sus ojos y mire al interlocutor. Repetir una vez más si es necesario. Según la respuesta, puntuar de -1 a -3.
Si el paciente no responde a la voz, estimular físicamente los hombros o apretando el esternón si no responde. Según la respuesta puntuar -4 o -5. |
– Ramsay Scale: aunque no está validada, es ampliamente utilizada en la clínica diaria y en estudios comparativos, siendo criticada por algunos autores por falta de discriminación entre niveles. Está basada en tres estados de paciente despierto y tres de paciente dormido (Tabla 4).
Tabla 4 Ramsay Scale. Adaptado de Ramsay et al |
- Despierto
|
Paciente ansioso y agitado o intranquilo |
- Despierto
|
Paciente cooperador, orientado y tranquilo |
- Despierto
|
El paciente solo responde a la orden |
- Dormido
|
Respuesta rápida y enérgica a un golpecito o estímulo auditivo alto |
- Dormido
|
Respuesta lenta a un golpecito o estímulo auditivo alto |
- Dormido
|
Sin respuesta a un golpecito o estímulo auditivo alto |
– Observer’s Assessment of Alertness/Sedation Scale (OAASS): evalúa el grado de alerta del paciente.No valora la agitación y no ha sido evaluada en pacientes de UCI.
– Otras: Brussels sedation scale, Escala de Coma de Glasgow modificada por Cook y Palma, Bion Scale, etc.
La mayoría de protocolos de sedación se han basado en la Escala de Sedación de Ramsay; sin embargo, no toma en cuenta agitación y sincronía con el ventilador. Por el contrario, la escala de Adaptation to the Intensive Care Unit Environment (ATICE) consiste en 5 puntos: tranquilidad, sincronía con el ventilador y relajación facial, incluidos en la evaluación de la tolerancia; y estado de alerta y comprensión en la evaluación de la consciencia. Trabajos previos han demostrado que la escala desarrollada por un equipo multidisciplinario de médicos y enfermeras, muestra alta confiabilidad y viabilidad (15).(Tabla 5)
Tabla 5 ATICE, Adaptation to the Intensive Care Unit Environment
Dominio de la conciencia |
Dominio de tolerancia |
Despierto
(grado 0 a 5) |
Comprensión
(suma de las respuestas 1 puntos) |
Tranquilidad
(grado 0 a 3) |
Sincronía con el ventilador (suma de los elementos 1 punto) |
Relajación facial
(grado 0 a 3) |
Ojos cerrados, no mímica |
0 |
“Abre (cierra) tus ojos” |
1 |
Agitación que pone en peligro la vida |
0 |
No bloqueo de la fase inspiratoria de la respiración |
0 |
Hacer gestos
permanentemente |
0 |
Ojos cerrados, únicamente mímica facial después de la estimulación doloroso fuerte |
1 |
“Abre tu boca” |
1 |
Agitación que no responde a la orden verbal |
1 |
No frecuencia respiratoria >30 |
1 |
Hacer gestos con provocación severa |
1 |
Apertura ocular después de la estimulación doloroso fuerte |
2 |
“Mirame” |
1 |
Agitación que responde a la orden verbal |
2 |
No tose |
2 |
Hacer gestos con provocación moderada |
2 |
Apertura ocular después del estímulo doloroso leve |
3 |
“Di si con tu cabeza” |
1 |
Calma |
3 |
No uso de músculos accesorios respiratorios |
3 |
Relajación facial |
3 |
Apertura ocular a la orden verbal |
4 |
Cierra tus ojos y abre tu boca |
1 |
Apertura ocular espontanea |
5 |
La disfunción del SNC, manifestado como delirium, ocurre en el 60 a 80% de pacientes con ventilación mecánica. El delirium en la UCI es predictivo de un índice tres veces mayor de reintubación y más de 10 días adicionales en el hospital, y este es independiente, asociado con mayores cuidados en terapia intensiva, hospitalización y tasas de mortalidad a los 6 meses. Una evaluación de uso de sedación y analgesia en pacientes en UCI demostró la relación dosis dependiente entre administración de lorazepam y la transición diaria a delirium (16).
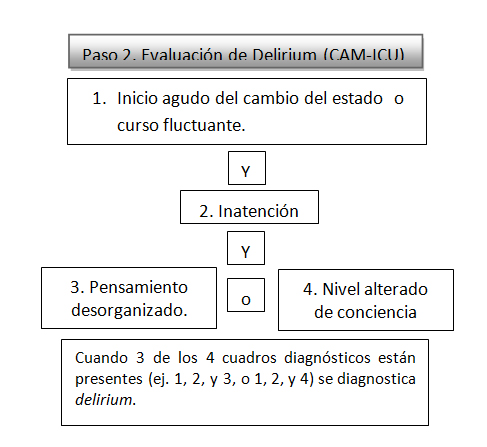
Los instrumentos evaluadores del delirium como Intensive Care Delirium Screening Checklist (ICDSC) y el Confusion Assessment Method for the ICU (CAM-ICU), son métodos rápidos y fidedignos para los médicos no psiquiatras y otro personal de la UCI, cuando el paciente no puede hablar por intubación endotraqueal. La Society of Critical Care Medicine (SCCM), recomienda que todos los pacientes internados en UCI sean evaluados rutinariamente para delirium.
Usando el CAM-ICU, el delirio se diagnostica en 2 pasos: 1) nivel de conciencia (nivel de despertar) en una primera evaluación utilizando una escala de sedación estandarizada, Richmond Agitation-Sedation Scale (RASS). En los pacientes, con score de RASS de +4 a -3, deben ser evaluados para delirium. El CAM-ICU evalúa en los pacientes 4 características de delirio, acordando que a partir de 3 se hace diagnostico del disturbio. Ver paso 2.