|
11º Entrega
Infección por HIV/SIDA
Responde:
 |
Prof. Dr. Sergio Lupo
•
Especialista en Clínica Médica
• Doctor en Medicina (UNR)
• Profesor Adjunto en Clínica Médica (UNR)
• Profesor Titular en Medicina Interna (UAI)
• Director del Centro de Atención VIH- Sida (Hospital Centenario de
Rosario)
• Ex-Presidente de la Sociedad Argentina de Sida
|
1- Con
respecto al síndrome de reconstitución inmune: ¿Cuáles son
las formas de presentación más frecuentes en nuestro medio?
¿Cuáles son las recomendaciones para su manejo?
El síndrome
inflamatorio de reconstitución inmune (SIRI) agrupa a tres
tipos de fenómenos: a) presentación clínica de infecciones
oportunistas previamente silentes b) agravamiento clínico de
enfermedades ya conocidas que estaban controladas o
estabilizadas c) manifestaciones clínicas distintas o poco
habituales de algunas enfermedades. Son más frecuentes en
las dos primeras categorías la neumonía por Peumocistys
jiroveci (antes P. carini), tuberculosis pulmonar
y extrapulmonar y herpes zoster dentro de las infecciosas, y
agravamiento de sarcoma de Kaposi cutáneo en las
neoplásicas. En el tercer grupo la uveítis de reconstitución
inmune (CMV) y menos frecuente hipertiroidismo autoinmune.
Aunque raro, pueden observarse pacientes con leucoencefalopatía
multifocal progresiva, de muy severa presentació. (1-2)
No existen
estudios controlados que permitan realizar recomendaciones
firmes sobre el manejo del SIRI pero desde el punto de vista
práctico puede sugerirse:
- Antes de
iniciar tratamiento antirretroviral de alta eficacia (TAAE)
en pacientes con linfocitos CD4+ menor de 100 cel/μL,
descartar infección oportunista activa.
- Mantener
las profilaxis indicadas hasta conseguir respuesta
inmunológica.
- Mantener
el TAAE siempre que se descarte toxicidad.
- Iniciar o
mantener el tratamiento etiológico de enfermedad subyacente.
- En caso de
SIRI con manifestaciones inflamatorias intensas: evaluar la
posibilidad de utilizar corticoides o antiinflamatorios no
esteroideos (AINEs).
2- ¿Cuáles son los criterios actuales de indicación del
inicio de terapéutica antirretroviral?
Hay acuerdo
generalizado en comenzar tratamiento antirretroviral en
pacientes sintomáticos o asintomáticos con < de 200
linfocitos CD4/mm3, que es el nivel mínimo de linfocitos a
partir del cual comienzan a observarse los eventos
definidores de SIDA, y diferir el tratamiento en pacientes
asintomáticos con > de 350 linfocitos CD4/mm3.
Entre 200 y
350 CD4/mm3 evaluar cada caso con sus particularidades,
entre las cuales se cuenta en nivel de progresión de la
carga viral plasmática, la pendiente de los linfocitos CD4
(importa no sólo su número absoluto sino además el valor
relativo) y la disposición del paciente a adherir al
tratamiento.
Es
importante mencionar que hay nuevas evidencias para comenzar
a instituir el tratamiento antirretroviral (TAR) en forma
más temprana. Entre ellas se cuentan:
·
La
posibilidad de acceder a esquemas con menor cantidad de
comprimidos y en una toma diaria. Esto redunda en mayor
adherencia y menor posibilidad de resistencia.
·
Los
menores efectos adversos de las nuevas drogas.
·
Los
resultados del estudio SMART que mostró mayor
mortalidad/morbilidad y eventos no definidores de SIDA en
los pacientes con interrupción de tratamiento que en los
tratados y en un subgrupo de pacientes que comenzaron el TAR
antes vs. uno diferido.
·
La
menor posibilidad de transmisión de la infección en
pacientes tratados, virológicamente suprimidos. (3-5)
3-Ante un
paciente con infección por HIV y tuberculosis con deterioro
inmunológico marcado, y la necesidad de efectuar ambos
tratamientos, ¿se pueden comenzar ambas terapéuticas? y de
ser así, ¿que precauciones se deben tener?
No es conveniente, ya que son los que más
posibilidades tienen de presentar el síndrome inflamatorio
de reconstitución inmune. A ello se suma las interacciones a
drogas (sobre todo con la rifampicina) y la suma de
toxicidades (fundamentalmente hepatotoxicidad). En esa
situación debe seguirse un estrecho control clínico del
paciente y comenzar el TAR cuando se simplifica el
tratamiento antibacilar, luego de dos meses. (3)
4- ¿Cuales serían a su juicio las principales ventajas,
si es que las hay, de la utilización de inhibidores de las
proteasa como régimen inicial del tratamiento junto con
inhibidores de la transcriptasa inversa nucleósidos?
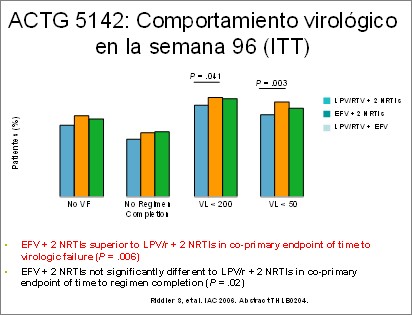
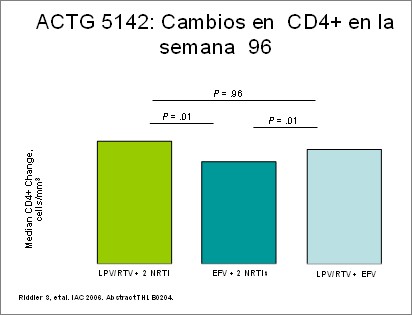
El estudio ACTG 5142 ha aportado importante
información al respecto. En el mismo se comparan las dos
drogas líderes, el lopinavir/ritonavir (entre los
inhibidores de la proteasa) y el efavirenz (entre los no
nucleósidos). Se demostró superioridad virológica del
efavirenz y mejor respuesta inmunológica con lopinavir, con
menor número de mutaciones que confieren resistencia a los
pacientes fallados. (6) Esto los coloca en una situación de
paridad por el que pueden utilizarse al comienzo
indistintamente, de acuerdo a distintas situaciones que el
médico tratante debe considerar. El estudio Combine había
demostrado paridad entre la nevirapina y el nelfinavir. (7)
5- Teniendo en cuenta que la exposición a dosis
subóptimas de inhibidores de la proteasa por cortos períodos
de tiempo se asocian a resistencia irreversible, ¿existen
medidas para evitar esta situación?
La posibilidad de resistencia por dosis
subóptimas de las drogas puede ocurrir con cualquier
régimen, pero es más probable con no nucleósidos por su
menor barrera genética. Hacer “un traje a medida “para cada
paciente en la elección de los fármacos, es la mejor
garantía de una buena adherencia, con mínimas posibilidades
de fracaso virológico.
6- Ante un paciente infectado por HIV, asintomático, con
350 linfocitos CD4/mm3 y menos de 55.000 copias/ml de carga
viral (CV), ¿Usted considera qué se debe iniciar la
terapéutica o adoptar una conducta expectante con
seguimiento estrecho del paciente?
Si los linfocitos CD4 vienen en descenso y
la CV en aumento, es conveniente iniciar TAR. Con
linfocitos CD4 estables, puede diferirse.
7- ¿En
quçe porcentaje de los casos el protocolo 076 disminuye la
transmisión materno-fetal de la infección y cuál sería la
conducta a seguir si la carga viral de la madre es >1000
copias/ml?
El protocolo 076 demostró disminuir la
transmisión vertical del 24 al 8%. Sin embargo ya no se
utiliza pues con las pautas actuales de tratamiento
combinado la transmisión ocurre en aproximadamente 1%. (8)
El objetivo del tratamiento es suprimir
totalmente al virus y hay que adaptar el TAR para ello, con
drogas poco nocivas para el feto. Si pese a ello no se
lograra, la cesárea está indicada.
8- ¿En
nuestro medio, cuál es la prevalencia de infección por HIV
resistente a drogas? ¿Están justificados los test
genotípicos para caracterizar resistencia a antiretrovirales?
Hay pocos estudios realizados en Buenos
Aires que muestran una prevalencia de alrededor de un 5%. En
Rosario estamos realizando un trabajo al respecto que
mostraría cifras similares (la muestra es aún insuficiente).
Claramente todo cambio de tratamiento debe
realizarse con test genotípicos y la evaluación de la
historia del TAR del paciente.
9- ¿Qué expectativas hay con respecto a la aprobación de
nuevas drogas para el tratamiento de la infección por el HIV?
¿Qué puede decirnos del Raltegravir, de reciente aprobación?
¿En qué pacientes se recomienda su empleo?
La próxima aprobación del raltegravir
(inhibidor de integrasa) y del maraviroc (inhibidor de R5),
nos brindará nuevas posibilidades para lograr que pacientes
multifallados, puedan lograr supresión viral completa. En
pacientes que no han recibido tratamiento falta mayor
evidencia para que puedan ser indicados. (9,10)
También son muy promisorios dos nuevos
inhibidores no nucleósidos en fase avanzada de
investigación, la rilpivirina para pacientes naive y
etravirina para pacientes en falla. (11,12)
10- ¿En relación al paciente con infección por HIV/SIDA y
la cirugía, existe alguna contraindicación quirúrgica o
algún manejo especial con relación al número de linfocitos
CD4?
Si el paciente debe ser sometido a una cirugía electiva es
conveniente llevarlo a un número de linfocitos CD4 mayor de
200 células/mm3 y en lo posible de 300-350 células/mm3. En
una urgencia, los CD4 bajos son un factor de riesgo
adicional pero que no contraindican la cirugía.
11) ¿Cuál
es el estado actual de las investigaciones sobre la vacuna
contra el HIV?
A pesar de los esfuerzos que se realizan en
la investigación de vacunas contra el HIV no se vislumbran
resultados positivos a corto plazo.
Recientemente se suspendió la aplicación de
una vacuna desarrollada por Merck & Co. Inc en colaboración
con el instituto nacional de salud (NIH) de Estados Unidos,
por no haber demostrado efectividad (estudio HVTN 502). (13)
Hay más de 20 ensayos con vacunas en
diferentes etapas de investigación.
Bibliografía:
-
Colombero D,
Agostini M, Lupo S. Uveitis de Recuperación Inmune en la
Era del TAAE. 6º Congreso Argentino de SIDA; 2003 Nov
20-23; Buenos Aires, Argentina.
-
Lupo S., Aguila
D., Colombero D., et al.
Long term following in
patients with Immune Restoration Inflammatory Syndrome
(IRIS) 3º IAS Conference on HIV Pathogenesis and
Treatment. Rio de
Janeiro; july 2005.
-
Hammer S; Saag M;
Scott M; Saag M; Schechter M et al.
Treatment for HIV infection.
AIDS society-USA panel. Jama.2006;296:827-843
-
Department of
health and human Servises. Guidelines for the Use of
Antiretroviral Agents in HIV-1 Infected Adults and
Adolescents.
http://AIDSinfo.nih.gov
-
The strategies
for management of antiretroviral therapy ( SMART) study
group. CD4+coun-guided interruption of antiretroviral
treatment; N Engl J Med 355:2283,November 30,2006
-
Riddler S, et al. ACTG 5142: LPV/RTV vs EFV vs LPV/RTV +
EFV; IAC 2006. Abstract THLB0204
-
Podzamczer D, Ferrer E, Consiglio E, Gatell J M, Perez
P, Perez J L, ana I, Miro JM, Casiro A, Lupo S, Cahn P.
A Randomized Clinical Trial Comparing Nelfinavir or
Nevirapine Associated to Zidovudine/Lamivudine in
HIV-(infected Naive Patients (The Combine Study).
Antiviral Therapy. 2002 Jun; 7(2):81-90.
-
Recommendations for Use of AntiretroviralDrugs in
Pregnant HIV-1-Infected Womenfor Maternal Health
andInterventions to Reduce Perinatal HIV-1 Transmission
in the United States
http://AIDSinfo.nih.gov
-
Cooper D,
Steigbigel R t al.
BENCHMRK 1 y
2: Raltegravir (MK-0518) in patients experienced
treatment. CROI
2007. Abstract 105aLB and 105bLB
-
Nelson
M, Lalezari J, et al maraviroc in patients experienced
treatment with R5 virus CROI 2007. Abstract 104aLB.
Abstract 104bLB.
MOTIVATE 1 and
2:
-
Pozniak A., Steyn D., Grinsztej , Lupo S, Techasathit et
al ; Less frecuent reporting of CVS and psychiatric
adverse events with TMC 278 than with efavirenz; 4th
IAS Conference on HIV Pathogenesis, Treatment and
Prevention (IAS 2007) 22-25 July 2007.
Sydney,
Australia .
-
Cahn P, Haubrich J et al; Pooled 24-Week Results of
DUET-1 and -2: TMC125 (Etravirine) vs Placebo in 1203
Treatment- Experienced HIV-1-Infected Patients. ICAAC
2007.
-
HVTN 502 Study: http://www3.niaid.nih.gov/news/QA/step_qa.htm.
|