|
Presentación del
caso clínico
Dra. María Soledad
Rodríguez
El
caso en discusión compete a una mejer de 32 años que
consulta por un cuadro que comienza hace 45 días
con disnea progresiva y que se exacerba 7 días
previos al ingreso, acompañándose de tos con
expectoración mucopurulenta y fiebre de 38ºC
constatada 3 días previos al ingreso. Presenta
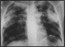
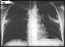
infiltrados bilaterales en la radiografía de tórax y
en el laboratorio general leucocitosis con
eosinofilia, trombocitosis y una velocidad de
eritrosedimentación (VES) muy elevada (120 mm en 1°
hora).
Entre sus
antecedentes, son importantes la presencia de múltiples
infecciones respiratorias desde los 8 años, rinitis
acuosa, otitis media a repetición, diagnóstico de asma y
de “neumonía eosinófila” en una internación en Unidad de
Terapia Intensiva en 1994 en la que recibió tratamiento
con GC durante 8 meses. Presentó ese mismo año una
Trombosis venosa profunda y entre sus antecedentes
obstétricos refiere un aborto espontáneo.
Para comenzar me
referiré como dato principal a la EOSINOFILIA y los
INFILTRADOS PULMONARES que presenta nuestra paciente.
Eosinofilia es
el aumento en el recuento total de eosinófilos en sangre
periférica en un valor de 350 cél/mm3 o más.
Estas células pueden infiltrar otros tejidos y comprometer
las funciones de diferentes órganos siendo los más
predispuestos aquellos con interfase mucoso-epitelial como
el tracto respiratorio, gastrointestinal y
genitourinario. El valor de eosinófilos en la sangre no
siempre refleja el compromiso tisular por los mismos y
viceversa. Las causas de eosinofilia son muy variadas y se
restringen sólo un poco si la consideramos junto a la
afección respiratoria que presenta nuestra paciente, ya
que no hay evidencia en el laboratorio ni en la historia
de la misma de la afección de otro órgano.
El
concepto de EOSINOFILIA PULMONAR implica un síndrome
clínico que engloba diversos procesos que cursan con
infiltrados pulmonares y eosinofilia y/o infiltración
eosinófila del pulmón. Este síndrome puede ser producido
por un grupo heterogéneo pero limitado de enfermedades y
su definición tiene interés práctico al permitir plantear
el diagnóstico diferencial entre las mismas. Algunas
afectan fundamentalmente a las vías aéreas, mientras que
otras son parenquimatosas o mixtas.
Para demostrar la existencia de infiltración eosinófila
del pulmón es preciso recurrir a técnicas diagnósticas
especiales como el lavado broncoalveolar o la biopsia
transbronquial o pulmonar. Se entiende por eosinofilia en
lavado broncoalveolar la presencia de un porcentaje de
eosinófilos superior al 5% en el recuento diferencial
celular.
Enfocando en
forma práctica a este grupo de entidades podemos
clasificarlas en 4 grupos: De etiología conocida
(aspergilosis broncopulmonar alérgica, infección por
helmintos, por fármacos), Asociadas a vasculitis
sistémica ( Churg Strauss, Wegener, Panarteritis
Nodosa), De causa idiopática ( Neumonía
eosinofílica aguda, Neumonía eosinofílica crónica,
Síndrome Hipereosinofílico Primario) y Otras
enfermedades asociadas a eosinofilia en las que
este trastorno no juega un papel central en la patogenia
como son las Neoplasias (Carcinoma Broncogénico,
Linfoma, Linfadenopatía Angioinmunoblástica),
Enfermedades Inmunológicas (Fibrosis Pulmonar
Idiopática, Sarcoidosis, Alveolitis Alérgica Extrínseca,
Artritis Reumatoide), Infecciones (Micosis,
Coccidioidomicosis, Tuberculosis), y Otras (Granuloma
eosinófilo, Bronquiolitis Obliterante con Neumonía
Organizada)
Antes de
comenzar quisiera considerar el diagnóstico de
Síndrome de Löeffler que incluye todo cuadro
caracterizado por infiltrados pulmonares fugaces,
eosinofilia y escasas manifestaciones generales, que
evoluciona en menos de cuatro semanas, independientemente
de cuál sea su etiología. Ésta, en unos casos, es
imposible de demostrar (idiopática), y en otros puede
relacionarse con parásitos, fármacos, agentes ambientales,
etc. Lo leve de los síntomas (tos, fiebre, disnea
moderada) hace que, en ocasiones, constituya una sorpresa
radiológica. Comenzó utilizándose para describir la
eosinofilia pulmonar ocasionada por helmintos. Estos,
producen este síndrome a través de una respuesta
inmunológica ante la invasión tisular del parásito o su
migración por las vías aéreas como parte de su ciclo. Los
más frecuentes son Ascaris Lumbricoides, Toxocara Canis,
Strongyloides Stercoralis. La ruptura de un quiste
hidatídico en la vía aérea puede producir eosinofilia e
infiltrados pulmonares pero generalmente acompañado de una
reacción anafiláctica generalizada con hiperreactividad
bronquial que no se presenta en este caso.
Con
respecto a la infección por Strongyloides, los parásitos
adultos se localizan en las partes altas del intestino
delgado sin causar en general sintomatología grave, aunque
tienen la capacidad de multiplicarse en el mismo
hospedador ocasionando la persistencia de infecciones
leves durante años o produciendo el síndrome de
hiperinfección que puede provocar la muerte en pacientes
inmunodeprimidos. Esto ocurre especialmente en casos de
eosinofilia y compromiso pulmonar que se tratan con
glucocorticoides sin haber descartado la causa infecciosa
previamente. En nuestra paciente deberían descartarse
estas infecciones realizando parasitológico seriado de
materia fecal o aspirado de líquido duodenal. También
ayudarían al diagnóstico niveles muy elevados de IgE
plasmática. En la radiografía de tórax pueden encontrarse
infiltrados intersticiales o nodulares bilaterales que
pueden ser fugaces y migratorios pero son hallazgos
inespecíficos. El antecedente de asma bronquial podría
superponer algunos de los hallazgos. De todas formas la
ausencia de síntomas gastrointestinales, de otras
manifestaciones alérgicas en piel o perianales y la
evolución de la enfermedad de nuestra paciente con
reiterados cuadros de insuficiencia respiratoria que
mejoran con glucocorticoides creo poco probable esta
causa.
La
Aspergilosis Broncopulmonar Alérgica es una
entidad producida por la respuesta de hipersensibilidad
del huésped ante la colonización de las vías aereas por
Aspergilus Fumigatus. Clínicamente se caracteriza por un
cuadro de obstrucciones bronquiales a repetición,
expectoración de tapones mucosos, hemoptisis y eosinofilia.
En la Rx de tórax las imágenes son inespecíficas y pueden
aparecer atelectasias por la formación de tapones
mucosos, pero en la TAC de Tórax casi siempre se
evidencian bronquiectasias. El tratamiento
consiste en la administración de prednisona o prednisolona,
a la dosis de 0,5-1 mg/kg/día durante 2 semanas. Después
se continúa con 0,5 mg/kg en días alternos durante 3
meses, para, finalmente, ir reduciendo lenta y
progresivamente la dosis hasta intentar retirar los
glucocorticoides o dejar la dosis mínima efectiva en otros
3 meses. El enfermo debe ser controlado mediante
radiografía de tórax y determinación de IgE sérica cada
2-3 meses, durante los 2 años siguientes, existiendo
siempre la posibilidad de formación de aspergilomas u
obstrucción irreversible de la vía aérea. El incremento de
la IgE indica una recaída de la enfermedad y precede a la
reaparición de los infiltrados, lo que obligaría a
intensificar la corticoterapia y a un control más estrecho
de la enfermedad. La colonización por el hongo es más
frecuente en inmunocomprometidos por diferentes causas,
por ejemplo en los que toman glucocorticoides en forma
prolongada como nuestra paciente, aunque la clínica que
ella presenta no es compatible con este cuadro.
El
Síndrome de Churg-Strauss es un desorden de base
inmunológica caracterizado por rinitis alégica, asma y
eosinofilia. El órgano más afectado es el pulmón, luego la
piel. Su diagnóstico es muchas veces inadvertido ya que
puede presentarse con una historia de años de asma o
rinitis y luego las manifestaciones vasculíticas o quizas
nunca manifestarse estas últimas debido a que el paciente
recibe glucocorticoides por su asma. Muchos diagnósticos
de neumonía eosinofílica crónica, terminan completando los
criterios para Churg-Strauss con el correr de los años. En
su presentación clínica se reconocen una fase
prodrómica caracterizada por atopía con rinitis
alérgica, asma u otitis medias a repetición; una fase
eosinofílica con eosinofilia e infiltración de
diferentes órganos por estas células especialmente pulmón
y a veces tracto gastrointestinal y oido medio con otitis
crónica y pérdida de la audición y una fase de
vasculitis que sucede en 10 a 20 años al inicio del
asma y que afecta medianos y pequeños vasos con síntomas
constitucionales inespecíficos y afección de pulmones,
piel, aparato gastrointestinal, corazón y sistema
nervioso. En el laboratorio es posible encontrar anemia
normocítica normocrómica, leucocitosis con eosinofilia,
aumento de Ig E, inmunocomplejos circulantes,
hipergamaglobulinemia, factor reumatoideo positivo, p-ANCA
positivo. En el Lavado broncoalveolar (BAL) los
eosinófilos representan 33% o más del conteo de
leucocitos. En la Rx de Tórax las manifestaciones son
diversas, cambiantes, incluso derrame pleural bilateral.
En la TAC de Tórax de alta resolución es posible ver el
aumento de tamaño de las arterias afectas de inflamación y
la forma irregular de las mismas. El gold standard para el
diagnóstico es la biopsia que muestra infiltrado
eosinófilo, áreas de necrosis, vasculitis eosinofílica de
células gigantes en las pequeñas arterias y venas,
granulomas necrotizantes intersticiales y perivasculares,
linfadenopatías eosinofílicas. En nuestra paciente no se
presentan todos los criterios de diagnóstico pero por la
evolución de la enfermedad no puede descartarse esta
entidad. Sería útil realizar una TAC de Tórax de Alta
Resolución y las determinaciones serológicas que ayuden al
diagnóstico.
La
Neumonía Eosinofílica Aguda es una enfermedad
producida por infiltración del parénquima pulmonar por
eosinófilos, que afecta con más frecuencia a hombres y no
se asocia al hábito de fumar. No está bien definido pero
se produciría por una reacción de hipersensibilidad a un
agente extrínseco. Para pensar en este diagnóstico deben
estar presentes: enfermedad febril aguda (7 días o menos),
insuficiencia respiratoria con hipoxemia, infiltrados
pulmonares difusos (alveolares o mixtos), eosinofilia en
BAL mayor o igual al 25%, exclusión de infección
acompañante, rápida respuesta a glucocorticoides y
ausencia de recaídas, siendo este último el que aleja
principalmente esta entidad de un diagnóstico posible. En
el laboratorio puede encontrarse leucocitosis con
eosinofilia, VES elevada y aumento de Ig E pero ninguno es
patognomónico. En la Rx de tórax es pasible hallar
infiltrados pulmonares en vidrio esmerilado u opacidades
reticulares y alveolares difusas bilaterales. En 70 %
pueden verse derrames pleurales leves. La TAC de Tórax de
alta resolución evidencia opacidades en vidrio esmerilado
bilaterales y parcheadas. En la histología se visualiza
daño alveolar difuso con membranas hialinas y edema con
proliferación de fibroblastos y células inflamatorias en
el intersticio. Eosinófilos en espacio alveolar e
intersticio son un hallazgo constante y también signos de
inflamación perivascular sin necrosis. El tratamiento es
con prednisona vía oral y metilprednisolona endovenosa si
la insuficiencia respiratoria es severa, aunque algunos
episodios mejoran espontáneamente. Creo que esta es una
entidad poco probable en nuestro caso debido a que no
admite recaídas y para pensar en ella se deben haber
excluído toda otra causa posible de eosinofilia y nuestra
paciente, es asmática.
La
Neumonía Eosinofílica Crónica
es un desorden caracterizado por un acúmulo anormal de
eosinófilos en el pulmón. Es la causa más frecuente de
eosinofilia pulmonar. De evolución subaguda, puede afectar
a todas las edades pero especialmente a mujeres de entre
30 y 40 años. La caracterizan la presencia de tos, fiebre,
dificultad respiratoria progresiva, pérdida de peso y
sudores nocturnos. En 30% de los casos existe antecedente
de atopía, rinitis alérgica y pólipos nasales y en 65% de
asma. El curso de la misma puede ser con reagudizaciones
una vez suspendida la terapia con glucocorticoides. Las
sucesivas recaídas pueden dar lugar a fibrosis pulmonar.
La eosinofilia, anemia por déficit de hierro, VES elevada
y trombocitosis son hallazgos frecuentes. En la Rx Tórax
es característico encontrar un infiltrado bilateral y
periférico descripto como “imagen en negativo del edema
pulmonar”. Esta imagen se presenta en algo menos que un
tercio de los casos pero tiene una especificidad del 95% y
una sensibilidad del 60-70% para este diagnóstico. En
otras ocasiones pueden encontrarse imágenes hiliares,
nódulos cavitados, atelectasias o derrame pleural. En la
TAC de tórax de alta resolución se encuentran áreas de
consolidación y otras en vidrio esmerilado especialmente
comprometiendo la periferia del pulmón en los campos
medios y superiores. En el BAL se encuentran eosinófilos
en más del 40%. Son útiles BAL seriados para ver la
evolución de las exacerbaciones ya que con la
defervescencia de la enfermedad disminuye el conteo de
eosinófilos en sangre y pulmón. En la histopatología se
encuentran eosinófilos, histiocitos y células gigantes
multinucleadas en el intersticio y espacios alveolares.
Fibrosis mínima y bronquiolitis obliterante con neumonía
organizada son hallazgos asociados frecuentes. En los
estudios de función pulmonar puede encontrarse un patrón
restrictivo en fases avanzadas o uno obstructivo. En el
diagnóstico diferencial, además de otras eosinofilias
pulmonares, debe plantearse y descartarse la tuberculosis
pulmonar, cuya expresión clínica y radiológica puede ser
similar y se asocia a eosinofilia hasta en un 10%
aproximadamente pudiendo correlacionarse ésta con la
actividad de la enfermedad (1).
El tratamiento de elección es la
prednisona o prednisolona a dosis de 0,5-1 mg/kg/día. La
mejoría clínica y el aclaramiento de los infiltrados
radiológicos suelen ser espectaculares en las primeras
48-72 horas. La duración del tratamiento es variable, pero
generalmente debe mantenerse durante 6-12 meses, y en
ocasiones los pacientes requieren dosis bajas de
glucocorticoides durante varios años, debido a la alta
tasa de recidivas. Se estima que alrededor del 75% de los
pacientes van a precisar glucocorticoides durante más de 6
meses, y que se producirán recidivas tras suspender los
glucocorticoides en la mitad de los enfermos.
Creo que esta entidad es un diagnóstico probable dado que
la clínica y evolución, hallazgos radiológicos y de
laboratorio de nuestra paciente coinciden con los
expuestos previamente.
El
Síndrome Hipereosinofílico Primario, requiere de
criterios diagnósticos como son eosinofilia sanguínea
persistente (más de 1.500 eosinófilos/mL) durante más de 6
meses; la exclusión de otras causas de eosinofilia e
infiltración difusa por eosinófilos de diversos órganos
como el corazón, la piel, el sistema nervioso central, el
tracto gastrointestinal y los pulmones con la disfunción
del órgano afecto. Como mecanismo fisiopatológico se han
propuesto alteración en la regulación de la
eosinofilopoiesis. Este diagnóstico se aleja en nuestro
caso ya que no hay evidencia de compromiso de múltiples
órganos ni de eosinofilia persistente entre las recaídas
de nuestra paciente.
Con respecto a
las otras enfermedades que se asocian a eosinofilia hasta
un 10% de las eosinofilias sanguíneas pueden asociarse a
neoplasias, fundamentalmente a tumores sólidos y ciertas
hemopatías malignas, si bien la eosinofilia puede ser
secundaria al tratamiento quimioterápico. Alrededor del
50% de las piezas quirúrgicas en el carcinoma
broncogénico muestran eosinofilia del tumor y/o
parénquima adyacente, hecho también observado en el 20% de
los casos de enfermedad de Hodgkin. En nuestra
paciente no hay evidencia de neoplasias, aunque debería
realizarse un estudio por imágenes especialmente de tórax
ya que el adenocarcinoma bronquioloalveolar es uno de los
principales implicados en la eosinofilia asociada a
tumores. También debería realizarse un frotis de sangre
periférica y una punción biopsia de médula osea para
descartar enfermedad hematológica. Sería oportuno
mencionar en este punto el antecedente de trombosis venosa
profunda en una paciente joven, ¿como manifestación
paraneoplásica? No encuentro con los elementos que poseo
una pista para pensar en una coagulopatía asociada a
neoplasia, pero sí decir que se ha asociado a la
eosinofilia de diferentes causas con un estado
procoagulante que produce trombosis venosas profundas,
abortos recurrentes y tromboembolismo pulmonar. (2) (3)
(4)
La
Coccidiomicosis primaria se asocia a eosinofilia
sanguínea e infiltración eosinófila del pulmón en un 88%
de los casos especialmente en los estadios iniciales (1) y
otras infecciones pulmonares producidas por hongos y
protozoos, como la infección por Pneumocystis carinii
en pacientes con sida, pueden mostrar eosinofilia en el
lavado broncoalveolar. Estas entidades pueden
diagnosticarse con los cultivos tomados del esputo, de
sangre periférica y de la muestra de BAL. Debe realizarse
serología para HIV en nuestra paciente a fin de constatar
inmunodepresión asociada a esta infección.
Continuando con
otras enfermedades asociadas, en la Fibrosis Pulmonar
Idiopática la presencia de eosinofilia por encima del
5% en lavado broncoalveolar se ha asociado a un peor
pronóstico y a una pobre respuesta al tratamiento. Se
observa también una eosinofilia discreta en el lavado
hasta en el 26% de las fibrosis pulmonares asociadas a
enfermedades del colágeno, y en un 15% de las
Sarcoidosis, Alveolitis Alérgica Extrínseca y
Granulomas Eosinófilos del pulmón. Por último, en
la Bronquiolitis Obliterante con Neumonía Organizada
en rara ocasión aparece eosinofilia, lo que puede
dificultar el diagnóstico diferencial con formas atípicas
de neumonía eosinófila crónica ya que se parecen en la
forma de presentación clínica y hallazgos imagenológicos.
De todas formas no creo que estos sean diagnósticos
probables ya que de cada uno faltan o sobran elementos
para considerarlos. Una TAC de Tórax de alta resolución
podría descartar o ayudar al diagnóstico de estas
entidades alternativas.
Finalmente creo
que el diagnóstico más probable es una Neumonía
Eosinofílica Crónica y en segundo lugar un Síndrome de
Churg-Strauss por lo expuesto previamente. El tratamiento
a seguir es terapia prolongada con glucocorticoides via
oral o con pulsos de metilprednisolona si no hay respuesta
o la insuficiencia respiratoria progresa. En esta
situación, se deben descartar causas infecciosas
bacterianas, micóticas o parasitarias asociadas.
Citas:
(1)
Diagnosing pulmonary infiltration with eosinophilia
syndrome.
J Respir Dis.
2002;23(8):411-420
(2)
Transient severe
eosinophilia precipitating massive venous thrombosis in a
patient with hereditary thrombophilia. Acta Haematol.
2004;112(4):209-11.
(3)
Sudden death of a
patient with primary hypereosinophilia, colon tumours, and
pulmonary emboli. J Clin Pathol. 2004 May;57(5):541-3.
(4)
Hypereosinophilic multiple thrombosis. A proposal of a new
designation of disseminated eosinophilic "collagen
disease".
Angiology. 1977 Jun;28(6):361-75. |
|
|
Discusión |
La discusión de este seminario se
llevó a cabo el jueves 7 de abril, y
estuvo cargo de la Dra.
María Soledad Rodríguez.
El archivo de la presentación multimedia de esta
discusión, se encuentra disponible para
ser descargado.
Descargar
Archivo PWP /
202 Kb |
|
| |
|
Imágenes |
 |
 |
|
|
|
Clic para ampliar |
|
|
| |
|
|
|
|
|