|
Discusión del
caso clínico
Dra Rodil Agustina
Voy a presentar el caso de un paciente varón de 59 años que consulta por fiebre acompañada de escalofríos. Refiere de cuatro días de evolución dolor abdominal y pirosis. Es tosedor crónico, niega cambios en las características de la tos, disnea y otros síntomas acompañantes. Como antecedentes es tabaquista de jerarquía, trabaja como pintor de autos sin elementos de protección de la vía aérea, tuvo un infarto 8 años previos y tiene diagnóstico de dislipemia sin tratamiento.
Al ingreso se encuentra normotenso, afebril, saturando 89% aire ambiente. Se le auscultan rales crepitantes, sibilancias bilaterales, y ruidos cardíacos hipofonéticos. En la Rx tórax del ingreso se observa derrame pleural bilateral leve, infiltrado retículo nodulillar bilateral e hilios aumentados de tamaño. Se le solicita una TAC donde se evidencia engrosamiento septal y peribroncovascular leve, derrame pleural bilateral e imágenes en vidrio esmerilado en ambos campos pulmonares.
Evoluciona a insuficiencia respiratoria 48 hs posteriores al ingreso requiriendo su pase a UTI donde inicia ventilación mecánica no invasiva con mejoría parcial. Se le ausculta un soplo sistólico mitral 4/6, por lo que se le solicita un ecocardiograma que evidencia una insuficiencia mitral severa, dilatación moderada de aurícula izquierda y función sistólica de ventrículo izquierdo deprimida con Fey 50-55%.
Para comenzar mi discusión, me pregunto cuál es el origen de la insuficiencia respiratoria en este caso.
El paciente presenta desde el ingreso parámetros compatibles con insuficiencia respiratoria hipoxémica, inicialmente con buena tolerancia clínica, que corrige pobremente con la administración de oxígeno suplementario. Esto sugiere que la fisiopatología de la misma es un mecanismo de shunt, donde una fracción de la sangre venosa pasa a la circulaciónarterial sistémica sin haber pasado por unidades alveolares funcionantes.Pueden ser congénitos (malformaciones cardiacas o de los grandes vasos) o adquiridos:
Edema pulmonar cardiogénico: IAM, insuficiencia VI, Insuficienciamitral, Estenosis mitral, Disfunción diastólica.
Edema pulmonar no cardiogénico: Sepsis, Aspiración, Distress,Politraumatismo, Pancreatitis, Reacción a drogas, Ahogamiento, Neumonía, Inhalación de gases
La diferencia fundamental entre el edema pulmonar cardiogénico y no cardiogénico radica en su fisiopatología, y de la interpretación de la misma depende el tratamiento indicado. El edema pulmonar se origina en un aumento de la presión venocapilar pulmonar por las causas antes descriptas, mientras que el no cardiogénico se debe a un aumento de la permeabilidad venocapilar, insuficiencia circulatoria linfática, aumento de la presión negativa pleural, disminución de la presión oncótica del plasma, y otros mecanismos no bien conocidos.
En la tabla que se expone a continuación vemos las características que clínicas que orientan el diagnóstico diferencial en uno u otro sentido. En el caso de nuestro paciente, todas las características son compatibles con un edema pulmonar cardiogénico
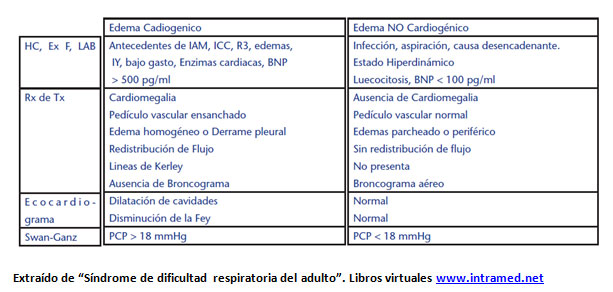
Al día 14 de internación se le colocó un catéter de SwanGanz, encontrándose el paciente aún vinculado a ARM y febril, con requerimiento de inotrópicos, obteniendo mediciones de wedge variables entre 10 y 20 mmHg.
¿Cuál es la utilidad del catéter de SwanGanz en estos casos?
El catéter de swanganz permite establecer el patrón hemodinámico lo cual tiene implicancias terapéuticas. Además, una presión capilar pulmonar <18 mmHg aleja el diagnóstico de edema pulmonar cardiogénico. Sin embargo, esto no es válido en todas las situaciones. Hasta un 20% de los pacientes que ingresan por SDRA desarrollan falla del ventrículo izquierdo y pueden cursar un edema pulmonar no cardiogénico con presiones wedge elevadas. Por otro lado, un cuadro séptico en contexto de un edema pulmonar cardiogénico puede cursar con wedge normal a baja. Por la tanto, la principal utilidad del catéter es para controlar a las 24 a 48 hs la respuesta al tratamiento. Si en un paciente con edema pulmonar asumido de origen cardiogénico, no hay mejoría clínica a las 48 hs de tratamiento adecuado, pese al descenso de la presión capilar pulmonar, puede asumirse que sumado al edema cardiogénico coexiste injuria pulmonar.
¿Cómo se interpreta el derrame pleural persistente sin mejoría a pesar del tratamiento diurético?
La causa más frecuente de trasudados es la falla de ventrículo izquierdo. Hasta un 75% de estos derrames mejora sustancialmente o desaparece a las 72 hs de tratamiento diurético. La falta de respuesta al mismo orienta a pesar tres escenarios posibles: insuficiencia cardíaca refractaria, insuficiencia cardíaca tratada de manera irregular por inestabilidad hemodinámica asociada, y diagnósticos alternativos asociados con trasudados. Considero la segunda opción como la más probable en este caso, sin embargo, pensando diagnósticos alternativos, es de destacar los reportes de casos de sarcoidosis y amiloidosis pulmonar, así como los de enfermedades malignas que cursan con derrames pleurales de tipo exudativo o trasudativo refractarios a la terapéutica habitual.
¿Tiene el paciente una intersticiopatía asociada?
El diagnóstico de intersticiopatía se consideró en este paciente por su antecedente de tos crónica e imágenes tomográficas de fibrosis incipiente. La forma de presentación imagenológica de las intersticiopatías es el patrón en vidrio esmerilado, compromiso intersticial, lesiones quísticas y bronquiectasias de tracción, y panalizaciónen fases más avanzadas. A diferencia de nuestro paciente, las intersticiopatías manifiestan estas lesiones inicialmente en ambas bases y áreas subpleurales, y rara vez se acompañan de derrame pleural. El diagnóstico diferencial se realiza con la biopsia, y no presentan tratamiento específico de efectividad probada.
Considero que los hallazgos imagenológicos en este paciente están en relación al edema pulmonar cardiogénico. El patrón en empedrado plantea el diagnóstico diferencial con patología intersticial pulmonar difusa, y las adenopatías mediastinales sugieren también considerar como diagnósticos diferenciales la sarcoidosis, linfomas, tuberculosis, silicosis y carcinomas.
¿Es conveniente realizar la biopsia en este momento?
En un estudio realizado en el Hospital Británico de Buenos Aires, la toma de biopsia por videotoracoscopía sobre 71 pacientes aportó un 100% de diagnóstico de certeza , pero tuvo una mortalidad del 11% a predominio de pacientes inmunosuprimidos y en insuficiencia respiratoria. Si bien es un método seguro, el mal estado actual del paciente cursando un shock séptico y con requerimiento de ventilación mecánica, sugiere postergar su realización hasta que esté clínicamente estable. A falta de un diagnóstico de certeza, podría considerarse la terapéutica empírica con corticoides, lo cual también postergaría hasta superar el estado séptico actual.
Bibliografía:
- “Insuficiencia respiratoria”. Libros virtuales. www.intramed.net
- “Sindrome de dificultad respiratoria del adulto”. Libros virtuales. www.intramed.net
- Actitudes diagnósticas en edema de pulmónno cardiogénico. E. M. Rodríguez Rodríguez y A. M. Martínez Riera. Hospital Universitario de Canarias.RevClinEsp 2002;202(3):152-3
- Enfermedades pulmonares intersticiales difusas. J. Ancochea Bermúdez. Javier De Miguel Díez. Monografías de la sociedad madrileña de neumología y cirugía torácica. Volumen XII. 2008
- High-Resolution CT Scan in the Evaluation of Exercise-Induced Interstitial Pulmonary Edema in Cardiac Patients. F.Brasileiro, F. Vargas, J. Kavakama, J. Leite, A.Cukier. Chest 1997; 111:1577-82
- Biopsia en enfermedad intersticial pulmonar. S. Quadrelly, L.Ciallella, A. Iotti, J. Chertcoff. MEDICINA (Buenos Aires) 2007, 67: 691-697
|
|
|
Discusión |
|
La discusión de este seminario
corresponde al 23 de Agosto de 2012, a
cargo de Dra Rodil Agustina |
|
| |
|
|
| |
|
|
|
|
|