|
Discusión del
caso clínico
Dra. Gisela Colombo
Vamos a discutir el caso de una mujer de 45 años hipotiroidea con diarrea crónica, dolor abdominal y úlceras orales y colorrectales.
Como interrogantes para guiar mi discusión me planteo:
- Diarrea crónica: clasificación y causas.
- Enfermedad inflamatoria intestinal (EII).
- ¿Por qué continua con diarrea?
- Uso de antibióticos en EII.
- Relación entre ulceras orales y EII.
- Tratamiento.
Se define la diarrea como cualquier variación significativa de las características de las deposiciones, respecto al hábito deposicional previo del paciente, tanto en lo que se refiere a un aumento del volumen o de la frecuencia de las heces, como a una disminución de su consistencia. De forma arbitraria se considera que la diarrea es crónica cuando su duración es superior a las 4 semanas. Ante un paciente con diarrea es fundamental poder realizar diagnóstico diferencial entre diarrea de causa orgánica y funcional. (1)
Dentro del primer grupo según el mecanismo fisiopatológico la podemos clasificar en: osmótica, secretora, inflamatoria, alteraciones de la motilidad y multifactorial. Para arribar al diagnóstico etiológico es necesaria una detallada anamnesis incluyendo: frecuencia de las deposiciones, características (acuosa, disenteriforme, esteatorrea), tiempo de evolución, modo de comienzo, curso, síntomas asociados, factores epidemiológicos, relación con ingesta, ayuno y sueño, cirugías gastrointestinales, radioterapia y patologías endocrinometabólicas. En relación al examen físico, se debe evaluar el estado de hidratación y nutricional, así como todos aquellos hallazgos que nos orienten hacia una patología especifica. En función de lo mencionado anteriormente se realizaran los exámenes complementarios orientados según la sospecha diagnostica.(1)
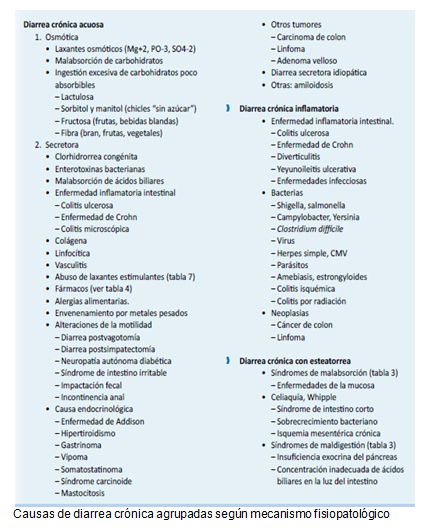
Gran parte de las causas de diarrea crónica pueden ser descartadas en funciones de los antecedentes y exámenes complementarios realizados, por lo tanto considero como causa más probable a la Diarrea inflamatoria crónica.
El termino enfermedad inflamatoria intestinal (EII) incluye una amplia variedad de manifestaciones y presentaciones que comparten como característica principal, la inflamación crónica de diferentes segmentos de aparato digestivo. Dentro de ellas se encuentran incluidos: Colitis Ulcerosa (CU), Enfermedad de Crohn (EC) y colitis indeterminada (CI).(2, 4)

La enfermedad de Crohn se clasifica (Clasificación de Montreal) en función de:
- Edad de diagnóstico: < de 16 años, entre 17 y 40 años y > de 41 años.
- Localización: ileal (L1 30%), con compromiso de tercio distal de íleon, colónica (L2 20%), sin compromiso de intestino delgado, siendo su forma de presentación más frecuente la diarrea, ileacólica (L3 40%) y gastrointestinal alta (L4 5%).
- Comportamiento clínico: patrón inflamatorio no estenosante, no obstructivo (B1), fibroestenosante o estenosante (B2), perforante, fistulizante (B3).(2)
Por su parte la colitis ulcerosa se clasifica según:
- Edad de diagnostico: < de 16 años, entre 17 y 40 años y > de 41 años.
- Según la extensión: proctitis ulcerosa, CU izquierda y CU extensa
- Severidad: leve, moderada o severa. (Score de Truelove – Indice de Mayo).(4)
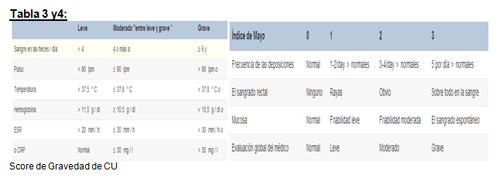
Por los hallazgos en los exámenes complementarios, es probable que nuestra paciente presente EC. Para determinar severidad de la actividad, así como también para valorar respuesta al tratamiento y remisión se utiliza el Índice de Actividad de Enfermedad de Crohn (CDAI), el cual considera 8 variables: número de deposiciones durante los primeros 7 días, dolor abdominal, estado general, presencia de manifestaciones extraintestinales, uso de antidiarreicos, masa abdominal, pérdida de peso y presencia de anemia. Nuestra reúne 435 puntos, lo que es sugestivo de actividad severa. (4)
Tanto en la EC como en la CU el tratamiento se encuentra guiado por la severidad clínica y la extensión de la lesión, encontrándose divido en dos etapas: inducción de la remisión y mantenimiento de la remisión.(3, 5)
En el caso de nuestra paciente, por tratarse de una colitis extensa y severa tenía indicación de tratamiento con salicilatos sistémicos: mesalazina 2 a 4 g/día o sulfasalazina 4 a 6 g/dia, glucocorticoides sistémicos endovenosos hidrocortisona 300 – 400 mg/día. Se debe evaluar respuesta en función de la severidad del cuadro clínico. Si no presenta respuesta inicialmente considerar el uso de inmunosupresores, como es el caso de la Ciclosporina. (3)
En pacientes sin respuesta al tratamiento con glucocorticoides y severo compromiso del estado general y hemodinámico, considerar comenzar tratamiento con anti- TNF: infliximab.
En relación al mantenimiento de la remisión, en paciente con EC se utilizan salicilatos sistémicos, prednisona bajas dosis 5 a 10 mg/día, con posterior suspensión e inmunosupresores como azatioprina 1.5 a 2.5 mg/kg/día VO o Metrotexato 15 a 25 mg/semana IM o SC. Este último debe ser administrado IM o SC, ya que el proceso inflamatorio crónico a nivel de íleon distal impide su correcta absorción(3). Por otra parte en pacientes con compromiso severo, por el riesgo de posteriores complicaciones como la aparición de fístulas, estenosis y abscesos estaría indicado comenzar tratamiento con Infliximab a 5-10 mg/kg con un esquema de 0, 2 y 6 semanas y luego continuar cada 8 semanas.(7)
Si bien la última colonoscopia es sugestiva de EC, dentro de las causas de diarrea inflamatoria crónica no puedo dejar de mencionar a la infección por Entamoeba histolityca, la cual puede producir cuadro tanto clínico como endoscópico similar a EII. La forma de presentación más frecuente es como una diarrea disenteriforme, asociada a dolor abdominal y fiebre, aunque puede presentarse en estadios más avanzados, como complicaciones de la misma, con estenosis, fístulas, abscesos, ameboma, perforación intestinal o abscesos hepáticos por diseminación portal. Endoscópicamente puede producir úlceras profundas, serpinginosas acompañadas de congestión y eritema mucoso. El diagnóstico se realiza por medio de técnica de ELISA y directo en parasitológico en fresco y seriado de materia fecal. El tratamiento consiste en la administración de metronidazol durante 10 a 15 días.(8)
Por otra parte, nuestra paciente continuaba con diarrea, si bien en menor número y cuantía, por lo tanto no podemos dejar de mencionar la “Refractariedad al tratamiento”. Ante esta sospecha demos definir y considerar 4 situaciones:
- Pseudorrefractariedad: es decir persistencia de la diarrea por causas no inflamatorias. En CU es frecuente la presencia de cuadros suboclusivos de colon derecho, que producen perpetuación de la diarrea, requiriendo tratamiento con fibra alimentaria y laxantes.
- Sobreinfección: es una causa frecuente de refractariedad. Dicha causa puede ser descartada luego de un coprocultivo, parasitológico y toxina para Clostridium difficile negativos. Por otra parte, es importante considerar la reactivación de CMV, frecuente en paciente con EII. No se conoce exactamente cuál es el mecanismo fisiopatológico por el cual produce refractariedad, pero tiene la capacidad de inducir la producción de IL-6, la cual perpetuaría la colitis. Por otra parte, si bien se observó en un alto porcentaje de pacientes buena evolución independientemente del tratamiento con ganciclovir, en la actualidad, se recomienda realizar tratamiento con el mismo(9).
- Corticorrefractariedad: el tiempo trascurrido para la determinación de la misma depende del estado clínico del paciente. En paciente con severo compromiso del estado general y hemodinámico, el tiempo máximo es de 3 a 7 días, mientras que en pacientes con buen estado general se puede esperar hasta 4 semanas.
- Corticodependencia: cuando se presenta una recaída dentro de los 3 primeros meses de la suspensión del tratamiento con corticoides o cuando con un mínimo descenso de la dosis se presenta reaparición de los síntomas. (2, 4)
En relación al uso de antibióticos en paciente con EII, son múltiples los estudios, principalmente experimentales en anímales que demuestran que “NO hay inflamación en ausencia de bacterias”, que estas últimas son importantes no solo en el inicio del proceso inflamatorio, si no en la persistencia del mismo. El uso de antibióticos sería útil, ya que permitiría: evitar el sobrecrecimiento bacteriano, acciones inmunomoduladoras de determinados antibióticos y disminución de toxinas bacterianas proinflamatorias. Existen indicaciones específicas dentro de las cuales podemos mencionar: abscesos intraabdominales, fístulas perianales, megacolon tóxico, sobrecrecimiento bacteriano, infección por Clostridium dificcile, peritonitis e infecciones posoperatorias.(4)
Es importante mencionar que nuestra paciente presentaba úlceras orales, la mismas pueden ser agudas (< de 6 semanas de evolución), crónicas (> 6 semanas de evolución) y recurrentes (> de 3 episodios anuales). Por otra parte se pueden clasificar según las características en menores, mayores y herpetifomes. Las causas pueden ser múltiples y dado los antecedentes de la paciente no podemos dejar de mencionar a las enfermedades gastrointestinales y dentro de ellas, a la EC. En esta última, entre un 10 a 20% de los pacientes pueden presentar úlceras orales recurrentes y en el 10% de los casos puede ser la única manifestación, sin compromiso del resto del aparato digestivo. (10, 11, 12)
Si bien es altamente probable el diagnóstico de EC, considero de importancia poder realizar un TC con enteroclisis, es decir una TC de abdomen y pelvis con contraste EV y contraste oral (agua a temperatura ambiente) para poder determinar el grado de compromiso parietal de intestino delgado, así como las posibles complicaciones (fístulas, abscesos y estenosis). Por otra parte y dado la edad de los pacientes potadores de este tipo de patologías, se puede utilizar la RMI con enteroclisis, para reducir la exposición a radiaciones ionizantes, dada la necesidad de realización periódica de métodos de diagnóstico por imágenes en el seguimiento.(11, 12)
Para concluir, considero necesario el abordaje de un tema no menos importante que todo lo mencionado previamente, como son los aspectos biopsicosociales del estrés crónicoen paciente con EII, ya que afecta a pacientes en edad laboral y sexualmente activos, con frecuente deterioro de la calidad de vida. Múltiples trabajos han demostrado que entre un 35-40% de los pacientes presentan trastornos neuropsiquiátricos, entre ellos ansiedad y depresión en mayor medida, por lo tanto para ayudar a mejorar el curso y la vivencia de patología es necesario un abordaje integral, considerando: aspectos psicológicos, con adecuado sostén social y familiar y con adecuada información e instrucción del paciente.(15)
Bibliografía:
- Fernando Fernández Bañares, María Esteve Comas. Diarrea crónica. Servicio de Aparato Digestivo. Hospital Mutua Terrassa. Terrassa.
- Dignass A, Van Assche G, Lindsay JO, Lémann M, Söderholm J, Colombel JF, Danese S, D'Hoore A, Gassull M, Gomollón F, Hommes DW, MichettiP,O'Morain C, Oresland T, Windsor A, Stange EF, Travis SP; EuropeanCrohn's and Colitis Organisation (ECCO) - The second European evidence-based Consensus on the diagnosis and management of Crohn's disease: Current management.J Crohns Colitis. 2010 Feb;4(1):28-62.
- Gert Van Assche, Axel Dignass⁎,1, Julian Panes, Laurent Beaugerie, John Karagiannis, Mathieu Allez, Thomas Ochsenkühn, Tim Orchard,Gerhard Rogler, Edouard Louis, LimasKupcinskas, GerassimosMantzaris, Simon Travis, Eduard Stange for the European Crohn's and Colitis Organisation (ECCO)The second European evidence-based consensus on the diagnosis and management of Crohn's disease: Definitions and diagnosis - Journal of Crohn's and Colitis (2010) 4, 7–27 .
- Axel Dignass, Rami Eliakim, Fernando Magro, Christian Maaser, Yehuda Chowers, KarelGeboes, Gerassimos Mantzaris, Walter ReinischJean-Frederic Colombel, Severine Vermeire, Simon Travis, James O. Lindsay, Gert Van Assche,Second European evidence-based Consensus on thediagnosis and management of ulcerative colitis: Definitions and diagnosis. Journal of Crohn's and Colitis (2012).
- Axel Dignass, James O. Lindsay, Andreas Sturm, Alastair Windsor , Jean-Frederic Colombel , Mathieu Allez , GertD'Haens, André D'Hoore, GerassimosMantzaris , Gottfried Novacek , Tom Öresland, Walter Reinisch, Miquel Sans , Eduard Stange , Severine Vermeire, Simon Travis , Gert Van Assche, Department of Medicine , Agaplesion Markus Hospital, Wilhelm-EpsteSecond European evidence-based Consensus on the diagnosis and management of ulcerative colitis: Current management - Journal of Crohn's and Colitis (2012).
- Paul Rutgeerts, M.D., Ph.D., William J. Sandborn, M.D., Brian G. Feagan, M.D., Walter Reinisch, M.D., Allan Olson, M.D., Jewel Johanns, Ph.D., Suzanne Travers, M.D., Daniel Rachmilewitz, M.D., Stephen B. Hanauer, M.D., Gary R. Lichtenstein, M.D., Willem J.S. de Villiers, M.D., Ph.D., Daniel Present, M.D., Bruce E. Sands, M.D., and Jean Frederic Colombel, M.D. Infliximab for Induction and Maintenance Therapy for Ulcerative Colitis - N Engl J Med 2005;353:2462-76.
- Jean FrédéricColombel, M.D., William J. Sandborn, M.D., Walter Reinisch, M.D., Gerassimos J. Mantzaris, M.D., Ph.D., AsherKornbluth, M.D., Daniel Rachmilewitz, M.D., SimonLichtiger, M.D., GeertD'Haens, M.D., Ph.D., Robert H. Diamond, M.D., Delma L. Broussard, M.D., Kezhen L. Tang, Ph.D., C. Janneke van der Woude, M.D., Ph.D., and Paul Rutgeerts, M.D., Ph.D. for the SONIC StudyGroup. Infliximab, Azathioprine, or Combination Therapy for Crohn's Disease N Engl J Med 2010; 362:1383-1395
- Dra. Teresa Uribarren Berrueta. ENTAMOEBOSIS o AMEBIASIS. Departamento de Microbiología y Parasitología, Facultad de Medicina, UNAM
- Delvincourt M, Lopez A, Pillet S, Bourrier A, Seksik P, Cosnes J, Carrat F, Gozlan J, Beaugerie L, Roblin X, Peyrin-Biroulet L, Sokol H. Theimpact of cytomegalovirusreactivation and itstreatmentonthecourse of inflammatoryboweldisease. AlimentPharmacolTher. 2014 Apr;39(7):712-20.
- Toche P, Paola, Salinas L, Jessica, Guzmán M, M. Antonieta, Afani S, Alejandro, &Jadue A, Nicole. (2007). Úlceras orales recurrentes: Características clínicas y diagnóstico diferencial. Revista chilena de infectología, 24(3), 215-219.
- L. H. Ros, A. M.a Crespo, F. Giménez, T. Marcuello y R. Galbe. Diagnóstico por imagen en la enfermedad inflamatoria intestinal. Departamento de Radiología. Hospital Universitario Miguel Servet. Zaragoza.
- O'Brien S Andrés. ENTEROCLISIS POR TOMOGRAFIA COMPUTADA. Rev. chil. radiol. 2006 [citado 2014 Abr 06] ; 12( 2 ): 70-75.
- Repiso A., Alcántara M., Muñoz-Rosas C., Rodríguez-Merlo R., Pérez-Grueso M. J., Carrobles J. M. et al . Manifestaciones extraintestinales de la enfermedad de Crohn: Prevalencia y factores relacionados. Rev. esp. enferm. dig. 2006 Jul [citado 2014 Abr 06] ; 98(7): 510-517.
- Eduard Cabré, Eugeni Domènech. Manifestaciones y complicaciones extraintestinales de la enfermedad inflamatoria Intestinal. Unidad de EII, Servicio de Aparato Digestivo. Hospital UniversitariGermansTrias i Pujol, Badalona. Centro de Investigación Biomédica en Red – Enfermedades Hepáticas y Digestivas (CIBERehd),Barcelona
- Mercedes Vergara Gómez. La repercusión biopsicosocial del estrés en el paciente con enfermedad inflamatoria intestinal. Servicio de Digestivo. Hospital de Sabadell. Universidad Autónoma de Barcelona. Sabadell. CIBERehd. Instituto Carlos III. Madrid
|
|
|
Discusión |
|
La discusión de este seminario
corresponde al 17 de Abril de 2014, a
cargo de Dra. Marianela Lasagna. |
|
| |
|
|
| |
|
|
|
|
|