|
¿Qué conducta
debería tomarse con respecto a los anticoagulantes orales que
venía recibiendo esta paciente?
Las
intervenciones quirúrgicas generan un disbalance del sistema de
coagulación que puede favorecer el desarrollo de trombosis y
sangrados. Junto a los conocidos factores de riesgo clínicos
como: inmovilidad, infecciones, cáncer y drogas, existen otros
factores en el perioperatorio que interfieren con la coagulación
tales como hipotermia, acidosis metabólica, expansión
volumétrica y circulación extracorpórea. Las horas que siguen
al acto quirúrgico se caracterizan por un estado hipercoagulable
e hipofibrinolítico que ponen al paciente en un riesgo mayor de
tromboembolismo.
Los pacientes
que ya están recibiendo anticoagulantes orales (ACO) y requieren
cirugía presentan un mayor riesgo de hemorragia si estos no se
suspenden, mientras que la interrupción de los mismos favorece
el tromboembolismo venoso (TEV).
El manejo
adecuado de esta situación requiere de un enfoque
individualizado para cada paciente, para el que deben tomarse en
consideración los siguientes aspectos.
1.
Riesgo de tromboembolismo de la afección por la que se
indicaron los ACO
2.
Riesgo de sangrado de los diferentes tipos de cirugía
El riesgo
de tromboembolia
Está bien
evidenciado que el acto quirúrgico eleva el riesgo de
tromboembolismo venoso, ya que produce un estado de
hipercoagulabilidad, sin embargo no se ha demostrado lo mismo en
pacientes con riesgo de tromboembolismo arterial (TEA). Debido a
esto, hay que diferenciar a aquellos pacientes con riesgo de TEV
de aquellos con riesgo de TEA (fibrilación auricular,
insuficiencia cardiaca, válvula protésica cardiaca).
El riesgo de
recurrencia de tromboembolismo venoso (TVP
y/o TEP) durante los primeros tres meses del episodio agudo es
alto, y alcanza el 50 %. Los ACO disminuyen este riesgo a un
8-10 % durante el primer mes, y a un 4–5 % durante el segundo y
tercer mes del episodio.
El riesgo de trombosis es considerado bajo para los eventos
venosos luego de los tres meses.
Los ACO se suelen
indicar de forma prolongada en las siguientes situaciones: 1)
TEP o TVP recurrentes 2) cáncer activo 3) estados hereditarios
de hipercoagulabilidad. La interrupción de la anticoagulación en
estos pacientes se asocia con un incremento del riesgo de
re-trombosis del 15 % anual. Los ACO reducirían este riesgo en
un 80 %.
El riesgo de tromboembolismo arterial es más complejo de
analizar debido a que se deben tener en cuenta varios factores.
En la fibrilación auricular no valvular (FANV) el riesgo
global de embolismo sistémico es de 5% por año sin
anticoagulación, pero se modifica en relación a la presencia o
ausencia de otras enfermedades asociadas. Por ejemplo, en
pacientes menores de 65 años y que no presentan otras
comorbilidades este riesgo es de un 2% anual. En quienes padecen
insuficiencia cardíaca congestiva (ICC), hipertensión arterial (HTA)
o diabetes (DBT) el riesgo de recurrencia se acerca al 8%,
mientras que si existe el antecedente de accidente
cerebrovascular (ACV) o accidente isquémico transitorio (AIT) el
riesgo de recurrencia se eleva a un 12% anual. Los ACO reducen
a 1/3 (66%) el riesgo de recurrencia de estos eventos, excepto
en aquellos pacientes menores de 65 años sin comorbilidades
donde no se demostraron diferencias entre la aspirina a dosis
bajas y la warfarina.
En la insuficiencia cardíaca se ha reportado un
incremento del riesgo de embolia de un 18% por cada 5% de
disminución de la fracción de eyección. Los ACO reducirán el
riesgo de ACV en un 81% (56% con AAS) en estos pacientes.
En pacientes con prótesis valvulares cardíacas mecánicas,
el riesgo anual de embolización es de 4% y se reduce a 0,7-1%
con ACO (75%). Este riesgo se duplica si la prótesis valvular
es la mitral. En los pacientes portadores de prótesis
biológicas el riesgo es muy bajo. En estos casos está
indicada la anticoagulación en los primeros 3 meses posteriores
a la colocación de la válvula.
El riesgo de trombosis es bajo en los pacientes con FA no
valvular pero se eleva en aquellos que han tenido
historia de embolismo, o que son portadores válvulas protésicas,
sobre todo mitrales.
Riesgo de
sangrado
Los factores que
influyen en el riesgo de sangrado asociado al acto quirúrgico
incluyen: tipo de cirugía, utilización de heparina
post-quirúrgica, edad, presencia de otras enfermedades,
intensidad y tiempo de anticoagulación oral y la utilización de
otras drogas con efecto sobre la hemostasia. De estas variables,
las dos primeras parecen ser las más importantes a considerar.
Las cirugías pueden dividirse en dos grupos:
1.
Cirugías
mayores:
SNC, torácicas, abdominales, pelvianas, amputación de miembros
y polipectomía endoscópica.
2.
Cirugías menores: biopsia cutánea, extracciones dentarias y las
cirugías de catarata.
El riesgo de
sangrado asociado a la utilización de heparina es variable. Su
utilización pre-quirúrgica es improbable que provoque sangrado.
El riesgo de sangrado con heparina endovenosa en un paciente con
TVP es del 5 %, pero aumenta a 11 % en los primeros cinco días
del período post-quirúrgico en cirugías con alto riesgo de
sangrado. Se estima que la utilización de heparina EV en las 48
horas post-quirúrgicas aumenta la tasa de sangrado mayor en un 3
%.
Recomendaciones generales y específicas
En aquellos pacientes que reciben ACO y deben ser sometidos a
cirugía se debe solicitar un RIN basal para evaluar la conducta
a seguir con el anticoagulante.
-
Cuando está entre 2 y 3, se debe suspender 2 o 3 días
previos a la cirugía para alcanzar RIN < 1.5.
-
Si el RIN es > 3, o se quiere llegar a un RIN normal, debe
suspenderse entre 4 y 5 días antes. Si el día previo a la
cirugía el RIN es de 1,8 por ejemplo, podría indicarse 1 mg
de vitamina K.
-
Cuando el RIN se encuentra por debajo de 2, el paciente se
encuentra en una situación de anticoagulación subóptima. En
este escenario, entra en juego la heparina pre y
post-operatorias en aquellos casos en donde esté indicado,
como veremos más adelante.
Manejo del paciente con tromboembolismo venoso (TVP y TEP)
Durante el 1° mes el riesgo de recurrencia del evento
tromboembólico es muy alto, por lo cual lo más conveniente es
postergar la cirugía. En el caso que sea imperativa la
indicación, siempre se debe usar la heparina EV antes y después
de la cirugía. Se debe suspender el ACO 48 horas previas a la
cirugía y cuando el RIN sea < 2, comenzar heparina sódica ev
hasta 4-6 horas previas a la cirugía. Una vez realizada,
reinstaurar la heparina sólo 12 horas después de una cirugía
mayor, con controles estrictos del KPTT (hasta el doble del
basal). Si se evidencia algún signo de sangrado (ej. caída del
hematocrito, evidencia imagenológica de colección hemática con
repercusión clínica, etc.) la actitud correcta es postergar el
inicio de los ACO el mayor tiempo posible. Si no existen
evidencias de sangrado, luego de 48 horas del acto quirúrgico,
puede reinstaurarse la administración del anticoagulante oral y
suspender la heparina cuando se ha alcanzado el RIN de 2.
Durante el 2° y 3° mes el riesgo de recurrencia se reduce
significativamente, ya que se ha demostrado que luego de 30 días
el coágulo se ha organizado o se ha disuelto. Por lo tanto, la
heparina sólo debe indicarse en el posquirúrgico, luego de las
12 horas como se indicó previamente.
Luego de los 3 meses, y en pacientes con indicación de ACO por
largo tiempo, el riesgo de trombosis es bajo, por lo que la
suspensión de los ACO dos días previos y la reinstauración dos
días después de la cirugía, es lo deseable. Las heparinas de
bajo peso y las vendas compresivas son la alternativa hasta
alcanzar el RIN deseado.
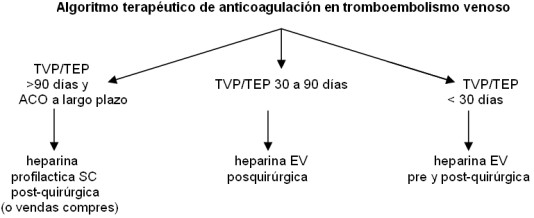
nota: siempre se deben suspender los ACO 48 horas antes y
reinstaurarse, si es posible, luego de 48 horas del acto
quirúrgico.
Manejo del paciente riesgo de tromboembolismo arterial
En estos pacientes lo más importante es la valoración de la
relación riesgo de trombosis / riesgo de sangrado.
Un concepto básico que no debe perderse de vista es el
siguiente: “el riesgo asociado al tromboembolismo arterial
post-operatorio es menor que el riesgo de sangrado inducido por
heparina en las cirugías mayores”. Es por esto que hay argumento
suficiente para el uso de heparina EV en el pre-operatorio, si
es necesario, pero no en el postoperatorio (excepto en cirugías
menores).
En los procedimientos de bajo riesgo de sangrado
(cirugías menores), se puede mantener un RIN de 1,5
intraprocedimiento. Si el riesgo de trombosis es bajo, los ACO
se deberían suspender 2 días antes y reinstaurar 2 días después
del procedimiento. En cambio, si el riesgo de trombosis es alto
es aconsejable realizar el acto quirúrgico con RIN terapéutico o
subterapéutico (entre 2 y 1,5) y hacer heparina ev desde las 12
horas del post-operatorio hasta alcanzar nuevamente el RIN
deseado. Los procedimientos odontológicos (extracción dental)
pueden llevarse a cabo continuando el tratamiento con menor
intensidad o suspendiendo la dosis del día previo y utilizando
medidas hemostáticas locales (ácido épsilon-aminocaproico).
Las endodoncias y periodoncias se deben manejar con medidas
locales.
Los procedimientos con alto riesgo de sangrado deben
realizarse con RIN normal (como máximo se permite un límite
superior de 1.5) En estos casos si el riesgo de trombosis es
bajo, la heparina profiláctica se debe suministrar en el
post-operatorio hasta alcanzar el RIN deseado con los ACO. Si el
riesgo de trombosis es alto, como en los pacientes con FA no
valvular y eventos embólicos previos o con ICC concomitantes,
enfermedad valvular reumática con FA y válvula protésica mitral,
se debe utilizar heparina sódica EV hasta 4-6 hs previas al
procedimiento y reiniciarla 12 horas luego de la cirugía,
inicialmente en dosis profilácticas y, si no hay sangrado
evidente, progresar la dosis hasta hacerla terapéutica. En estos
casos es ideal la utilización de las heparinas de bajo peso
molecular desde las 12 horas posterior a la cirugía,
inicialmente en dosis profilácticas y luego en dosis
terapéuticas. Se suspenderá la heparina una vez alcanzado el RIN
deseado.
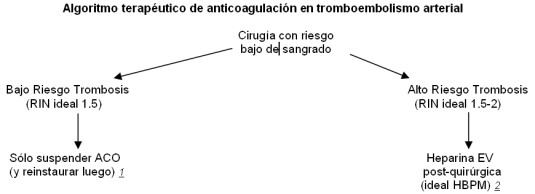
Nota 1: suspender ACO 48 hs antes y reinstaurar 48 hs después.
Nota 2: alcanzar un RIN subóptimo y durante este tiempo utilizar
HBPM (Heparinas de Bajo Peso Molecular)
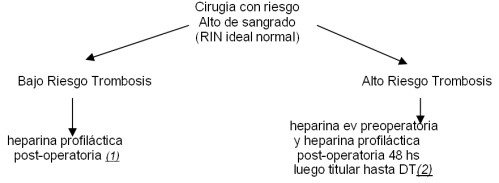
Nota (1): instalar el ACO cuando sea posible, nunca antes de las
48 horas.
Nota (2): el ACO se reinstaura solo después de varios días (ej.:
5 días) de heparina a dosis terapéuticas sin evidencia de
sangrado.
DT: dosis terapéutica.
Resolución
del caso
Se suspendió
el acenocumarol 3 días previos al acto quirúrgico (RIN
prequirúrgico 1,3). Al no constatarse signos de sangrado
clínicos ni de laboratorio, 12 horas luego de la intervención
comenzó con heparina sódica ev a dosis terapéuticas y a las 48
horas reinició el tratamiento con acenocumarol sin
complicaciones.
Bibliografía
-
Managment of anticoagulation before and after surgery
(NEJM;1997;336;1506-11)
-
Care of patient receiving long-term anticoagulant theraphy
(NEJM;2003;349;675-83)
-
Managment of anticoagulation before and after surgery (Up to
Date 12.1)
-
Parodi,
R; Greca, A. Anticoagulación. En: Battagliotti, C; Greca, A.
Terapéutica Clínica. 1° edición. Rosario, Argentina: Corpus;
2005; 393-405.
|